Plicní hypertenze
Plicní hypertenze je zvýšení arteriálního tlaku v plicnici. Pro určení diagnózy jsou signifikantní hodnoty středního tlaku v plicnici.
- střední tlak > 20 mmHg
- systolický tlak > 30 mmHg
- diastolický tlak > 5 mmHg
Patologická klasifikace
Video v angličtině, definice, patogeneze, příznaky, komplikace, léčba
Podle hodnoty středního tlaku v plicnici rozlišujeme plicní hypertenzi lehkou, středně těžkou a těžkou.
| střední tlak (mmHg) | systolický tlak (mmHg) | |
| norma | < 25 | < 30 |
| lehká | 26–35 | 36–45 |
| středně těžká | 36–45 | 46–60 |
| těžká | > 45 | > 60 |
Hodnoty systolického tlaku sice nejsou signifikantní pro diagnózu plicní hypertenze, ale tyto hodnoty lze zjistit při ECHO vyšetření a mohou při určení diagnózy významně pomoci.
Z hlediska etiologie rozlišujeme:
- primární plicní hypertenzi,
- sekundární plicní hypertenzi.
Primární plicní hypertenze
Primární plicní hypertenze se rozvíjí bez známé příčiny (hlavně mladší ženy) s postižením malých arterií (typické plexiformní léze), příčinou je zřejmě primární poškození endotelu plicního řečiště.
- Onemocnění má špatnou prognózu (většinou umírají do 3 let na pravostranné srdeční selhání).
- Příznaky – dominuje progredující dušnost s periferní cyanózou, bolesti na hrudi, únavnost.
Sekundární plicní hypertenze
Sekundární plicní hypertenze vzniká na základě jiného onemocnění.
Z hlediska hemodynamiky a patofyziologie rozlišujeme:
- prekapilární plicní hypertenzi,
- postkapilární plicní hypertenzi,
- hyperkinetickou plicní hypertenzi.
Prekapilární plicní hypertenze je charakterizována normálními hodnotami tlaku v zaklínění (ten je roven tlaku v levé síni). Vyskytuje se typicky u plicních chorob (CHOPN, plicní fibróza, sarkoidóza, pneumokoniózy), chronické plicní embolii primárního postižení plicních arterií a po resekci plic, nebo také při hypoventilaci plic. Dále sem patří vaskulitidy při systémových onemocněních pojiva.
U postkapilární plicní hypertenze bývá vždy zvýšen tlak v zaklínění. Příčina je v levostranném srdečním postižení (levostranné srdeční selhávání, mitrální stenóza, hypertrofická kardiomyopatie), konstriktivní perikarditida.
Podkladem hyperkinetické plicní hypertenze bývají levo-pravé srdeční zkraty jako perzistující ductus arteriosus, defekty síňového nebo komorového septa, nebo stavy s vysokým minutovým srdečním výdejem (například hypertyreóza).
Diagnostická klasifikace
Z hlediska příčin, prognózy a terapie onemocnění (tzv. Benátská klasifikace) odlišujeme:
- plicní arteriální hypertenze (PAH),
- plicní hypertenze při onemocnění levého srdce,
- plicní hypertenze u respiračních chorob a nebo při hypoxémii,
- plicní hypertenze u chronické trombotické nebo embolické nemoci,
- plicní hypertenze z jiných příčin.
Plicní arteriální hypertenze
Příčina spočívá v přestavbě stěn plicních arterií, především hypertrofii hladké svaloviny medie, což vede ke zvýšení rezistence plicních arterií a tím i ke zvýšení tlaku v plicním řečišti. Tlak v zaklínění má normální hodnoty (do 12 mmHg[aktualizovat]). U plicní arteriální hypertenze bývají obvyklé velmi vysoké hodnoty středního tlaku v plicniciokolo 60 mmHg, mohou se blížit až hodnotám v systémovém řečišti. S tím souvisí i špatná prognóza onemocnění. Výskyt tohoto onemocnění je naštěstí malý (asi 10 na 1 milión obyvatel). Patří sem především:
- primární (idiopatická) plicní arteriální hypertenze,
- hereditární plicní arteriální hypertenze.
Volbou léčby je farmakoterapie .
Plicní hypertenze při onemocnění levého srdce
Nejčastější typ plicní hypertenze. Při levostranném srdečním selhávání se zvýšený tlak krve propaguje z levé síně do plicního řečiště. Z počátku je zvýšen tlak v zaklínění (tlak v levé síni) a vzniká hypertenze postkapilární, později u některých nemocných dochází k nárůstu tlaku v plicnici, čímž vzniká kombinovaná plicní hypertenze. Typicky při mitrální stenóze, levostranném srdečním selhání. Rozvoj plicní hypertenze zvyšuje mortalitu pacientů se srdečním selháváním.
Léčba je terapie srdečního selhání.
Plicní hypertenze u respiračních chorob
Druhý nejčastější typ plicní hypertenze, primární onemocnění je v plicích, nikoli v plicním arteriálním řečišti. Typicky jde o prekapilární hypertenzi, tlak v zaklínění je normální. Typicky CHOPN, intersticiální plicní fibróza, syndrom obstrukční spánkové apnoe, sarkoidóza. Výskyt plicní hypertenze u těchto onemocnění je velmi negativní prognostický faktor, který zvyšuje mortalitu pacientů.
Zvláštní léčba neexistuje, léčí se primární onemocnění plic.
Chronická tromboembolická plicní hypertenze (CTEPH)
Stav, kdy po plicní embolii nedojde ani přes adekvátní terapii k dostatečné rekanalizaci trombů, naopak dochází k jejich reorganizaci, fibrotizaci, trvalému přichycení ke stěně arterií a možnému následnému narůstání (toto se děje u 2–4 % pacientů po proběhlé plicní embolii). Tlak v zaklínění (pokud jsme schopni jej přes přítomnost trombů katetrizačně změřit) je normální.
Terapie je chirurgická – odstranění reorganizovaného trombu endarterektomií plicnice (PEA).
Plicní hypertenze z jiných příčin
Sem patří všechny jinam nezařaditelné příčiny plicní hypertenze jako sarkoidóza, histiocytóza X, lymfadenopatie a nádorová onemocnění.
Terapie je kauzální.
Mnemotechnická pomůcka pro Benátskou klasifikaci PAH:
B – Bronchopulmonální příčiny: Plicní hypertenze u respiračních chorob
E – Embolie: Chronická tromboembolická plicní hypertenze
N – Nikam jinam nespadající: Plicní hypertenze z jiných příčin
A – z (levého) Atria přenesená hypertenze: Plicní hypertenze při onemocnění levého srdce
T – Tady je přesTavba arTerií (hodně vysoký Tlak): Plicní arteriální hypertenze
Klinické příznaky

Paličkovité prsty jako příznak plicní hypertenze u pacienta s Eisenmengerovým syndromem
Neexistují symptomy, které by byly typické čistě pro plicní hypertenzi. Všechny příznaky jsou nespecifické, což je bohužel příčina často pozdního odhalení onemocnění.
- Námahová dušnost,
- rychlá unavitelnost,
- bolest na hrudi,
- synkopy,
- hemoptýza,
- otoky dolních končetin (a jiné příznaky pravostranného srdečního selhávání).
Diagnostika a vyšetření
- EKG – odhalí známky hypertrofie pravé komory (hrotnaté vlny P ve svodu II a III, vertikální sklon elektrické osy srdeční, vysoký kmit R ve svodu V1, invertované T ve svodech V1 – V3, prodloužení aktivační doby pravé komory).
- RTG hrudníku – může odhalit zvětšení pravostranných srdečních oddílů, zvětšení plicnice.
- ECHO – zjistí hypertrofii pravé komory, na základě dopplerovského vyšetření tlakového gradientu na trikuspidální chlopni zjistíme orientačně systolický tlak v kmeni plicnice, insuficienci pulmonální nebo trikuspidální chlopně.
- HRCT hrudníku – detailnější zobrazení srdečních oddílů, typicky zvětšení pravé komory, zbytnění její svaloviny ve srovnání s levou komorou (ta je utlačovaná a má tvar písmene D).
- Funkční vyšetření plic:
- spirometrie – odhalí funkční poruchu plic,
- celotělová pletysmografie
- ventilačně perfuzní scintigrafie – odhalí nesouhru mezi ventilací a perfuzí plic,
- Pravostranná srdeční katetrizace definitivně určí diagnózu! – měří se:
- střední tlak v plicnici (> 20 mmHg),
- tlak v zaklínění (> 12 mmHg[aktualizovat]),
- test šestiminutové chůze – velice jednoduchá metoda, měříme, jakou vzdálenost pacient ujde za 6 minut (norma cca 650 m, pacient s plicní hypertenzí okolo 250 m), výsledek vyšetření koreluje s vážností a prognózou onemocnění,
- plicní biopsie,
- laboratorní vyšetření – markery srdečního selhávání (natriuretické peptidy, srdeční troponiny).
Terapie PAH
Léčba plicní hypertenze na podkladě poruchy ventilace a hypoxie má za cíl zvýšení parciálního tlaku kyslíku oxygenoterapií a dalšími postupy zlepšujícími plicní ventilaci. Pokud ovšem plicní hypertenze vznikla na podkladě zvýšené plicní cévní rezistence, volíme nasazení vazodilatancií (zvýšení nabídky cyklických nukleotidů s následnou vazodilatací nebo inhibice vazokonstrikčních endotelinových receptorů).
Přípravky můžeme kombinovat, u většiny preparátů je doloženo snížení závažnosti plicní hypertenze, případně i zlepšení kvality života a tolerance zátěže. V počátečních fázích můžeme u některých pacientů využít blokátory kalciového kanálu (cca 5 % všech pacientů s plicní hypertenzí).
Určení správné terapie
Obvykle podle stupně dušnosti:
- NYHA I–II – konvenční terapie,
- NYHA II – perorální léčba (antagonisté receptoru pro endotelin nebo inhibitory PDE5), bráníme progresi do NYHA III nebo IV,
- NYHA III – antagonisté receptoru pro endotelin (bosentan, ambrisentan), inhibitory PDE5 (sildenafil), případně prostanoidy (epoprostenol), bráníme progresi a snažíme se o zlepšení,
- NYHA IV – prostanoidy podávané kontinuálně infuzí, zároveň zařazení do transplantačního programu, snažíme se o zlepšení nebo přemostění k transpantaci.
Farmakoterapie
Podpůrná léčba PAH sestává z antikoagulační léčby – warfarin, NOAC, a diuretik.
Specifická léčba PAH je terapií, která se snaží zabránit vazokonstrikci nebo podporuje vazodilataci v cévním řečiště a to buď stimulací vazodilatační aktivity nebo snížením aktivity vazokonstrikčních působků.
- blokátory kalciových kanálů (BCC) – vazodilatace (účinné asi u 5 % pacientů)
- antagonisté receptoru pro endotelin – zabránění vazokonstrikci,
- inhibitory fosfodiesterázy 5 (PDE5I) – inhibicí enzymu zvyšují vazodilatační účinek NO (sildenafil, tadalafil)
- analoga prostacyklinu – vazodilatační a antiproliferační účinek, kvůli krátkému biologickému poločasu musí mít pacient infuzní pumpu.
Při stimulaci vazodilatační aktivity cílíme na zvýšení nabídky cGMP/cAMP. Rezistenční arterioly v plicní cirkulaci na tento typ regulace dobře reagují zvýšením syntézy cyklických nukleotidů, následným snížením fosforylace lehkých řetězců myozinu a snížením hladiny kalcia v cytoplazmě. Výsledkem je relaxace cévní stěny. Plicní cirkulace je méně citlivá na nabídku NO (nitráty se neosvědčily), nicméně cestou je zvýšení citlivosti solubilní guanylátcyklázy k působení NO (přípravek riociguat). Vazodilatační aktivitu můžeme podpořit také stimulací tromboxan/prostaglandinového receptoru alfa prostacyklinem nebo prostaglandiny E řady (ty ale nutno podat i.v. nebo inhalačně), nyní jsou k dispozici selektivní agonisté tohoto receptoru (selexipag, p.o.). Poslední možností je zvýšení nabídky cGMP snížením jeho degradace inhibicí fosfodiesterázy 5 (PDE-5).
Snížení aktivity vazokonstrikčních receptorů je druhou možnou cestou léčby PAH. Volíme např. inhibici receptorů pro endotelin ETA a ETB. Ty v rámci patofyziologie PAH působí i proliferaci buněk hladké svaloviny a jejich stimulace vede k fixaci PAH. Blokáda může být selektivní (ambrisentan, jen ETA) či neselektivní neselekt (bosentan, macicentan)
Nefarmakologická léčba
- transplantace plic – indikováni jsou pacienti s NYHA IV,
- balónková septostomie (PBAS) – umělé otevření mezisíňového septa (vytvoření pravo-levého zkratu), část krve neprotéká plícemi, důsledkem je zvýšení srdečního výdeje levé komory ale i desaturace krve.
Pojem naleznete v následujících článcích:
-
Choroby plic
Alveolitida – Zánět plicních sklípků, často způsobený alergií na spóry nebo prach, způsobuje dušnost nebo kašel s vykašláváním. Astma – z řečtiny obtížné dýchání. Jedná se o chronické…
-
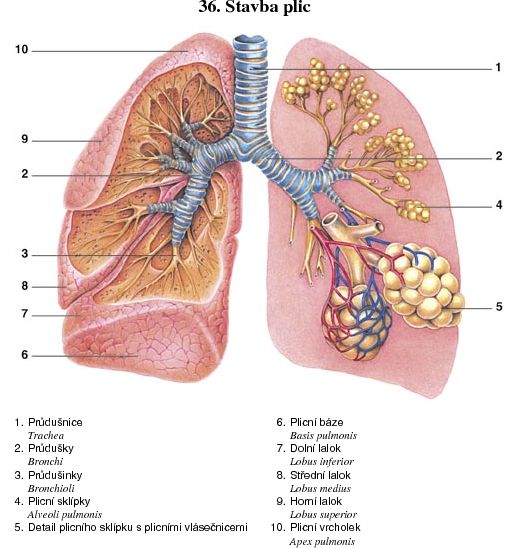
Plíce
Plíce (lat. pulmo), též pneumo z řec. πνεύμω – dech, je párový orgán, který umožňuje výměnu plynů mezi krví a vzduchem. Plíce savců včetně člověka se skládají z…